Często, zanim trafią do psychologa, mają za sobą długą drogę od gabinetu do gabinetu innych specjalistów. Szukają odpowiedzi na pytanie, dlaczego od miesięcy boli ich głowa, mają problemy z oddychaniem, męczy ich kaszel lub bezsenność. Diagnoza bywa dla nich dużym zaskoczeniem. Inni doskonale zdają sobie sprawę, co im dolega, ale z różnych powodów nie chcą tego pokazać nawet najbliższym. Zakładają uśmiechniętą maskę i brną przez codzienne obowiązki. Nie wszyscy dają sobie z tym radę…

23 lutego to Światowy Dzień Walki z Depresją. – Trzeba to powiedzieć wprost: depresja jest chorobą śmiertelną – podkreśla Angelika Wojtaś z Dolnośląskiego Centrum Zdrowia Psychicznego dla Dzieci i Młodzieży w Lubinie.
Maskowana, wysoko funkcjonująca, uśmiechnięta – w taki sposób określana jest ta postać depresji, z której rozpoznaniem mają trudności nawet lekarze z wieloletnim doświadczeniem. Nie ma ona jednak odrębnego kodu w międzynarodowej klasyfikacji chorób.
– To potoczne określenie, które ułatwia rozumienie tego, co się dzieje z pacjentem – mówi Angelika Wojtaś. – Z tak zwaną depresją maskowaną mamy do czynienia, gdy charakterystyczne objawy depresji – obniżony nastrój, zmniejszona energia, trudność lub wręcz niemożność cieszenia się tym, co dotychczas sprawiało nam radość – nie są nasilone lub wręcz nie występują wcale. A na pierwszy plan wysuwają się kłopoty ze snem, epizodyczne stany lękowe lub dolegliwości somatyczne. W związku z tym na początku wiele osób zgłasza się do lekarzy innych specjalności niż psychiatra. Bo na przykład boli je głowa czy brzuch i w ogóle nie wiążą tych objawów z problemami natury psychicznej – wyjaśnia psycholog.
Gdy oznaką depresji są dolegliwości ze strony ciała, jest szansa, że szukający medycznej pomocy chory w porę trafi do właściwego specjalisty. Gorzej, gdy pacjent nosi maskę, która jest jego sposobem na radzenie sobie z trudną sytuacją. To scenariusz, w którym z pozoru szczęśliwy człowiek, dobrze radzący sobie w szkole lub pracy, lubiany, uśmiechnięty i życzliwy, nagle popełnia samobójstwo. Pozostawia po sobie pogrążoną w rozpaczy rodzinę i zszokowanych znajomych.
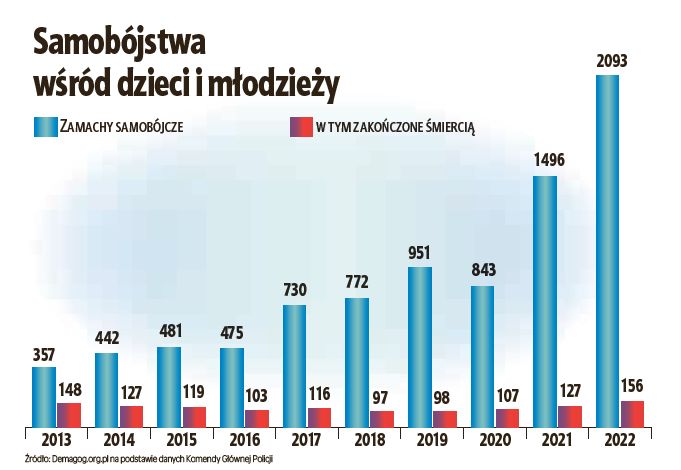
Psychologowie są zgodni, że w Polsce depresja jest najczęstszą przyczyną samobójstw. Dlatego określają ją jako chorobę śmiertelną. W raporcie Stowarzyszenia Demagog, opartym o dane Komendy Głównej Policji, czytamy, że w 2022 roku odnotowano łącznie 14 520 prób samobójczych. Jedna trzecia z nich – dokładnie 5 108 – zakończyła się śmiercią.
Dramatycznie wzrosła liczba zamachów samobójczych wśród dzieci i młodzieży. Niezmiennie jednak najczęściej na ten krok decydują się mężczyźni – w 2022 r. życie odebrało sobie 4 261 przedstawicieli „silnej” płci. Jednym z powodów tego są wciąż towarzyszące depresji stereotypy.
– Nie ma powodu do wstydu. To choroba jak każda inna, dlatego podstawą jest konsultacja z lekarzem psychiatrą, psychoterapia, w razie potrzeby włączenie leków. Przecież gdy mamy zapalenie oskrzeli, to idziemy do lekarza i stosujemy się do jego zaleceń. Tak samo jest w przypadku depresji. Można wrócić do pełnego zdrowia, ale trzeba podjąć leczenie – mówi Angelika Wojtaś. – Nie należy bać się rozmowy o tym, co czujemy, czego doświadczamy, czego się boimy, z czym sobie nie radzimy – to pierwszy i chyba najważniejszy krok w walce o zdrowie. Ta walka dla niektórych może być jednak bardzo krępująca, szczególnie dla mężczyzn, którzy są poddani presji stereotypu silnego człowieka, radzącego sobie ze wszystkimi przeciwnościami i oczywiście nigdy nie płaczącego – potwierdza ekspertka z DCZPDM w Lubinie.
Na depresję może zachorować każdy. U jej podłoża leżą nie tylko traumatyczne doświadczenia czy przewlekły stres. Sprzyjają jej też niektóre rodzaje osobowości czy struktura temperamentu, wyuczone, indywidualne strategie reagowania na to, co nas spotyka w życiu, a także czynniki genetyczne. Przyczyn może być wiele, ale pewne jest jedno: depresja jest częsta, ale nie można się nią zarazić. – Tak, to też jeden z mitów, z którymi się spotykamy – przyznaje Angelika Wojtaś.

Narodowy Fundusz Zdrowia podaje, że w 2019 r. receptę na leki przeciwdepresyjne zrealizowało 3,8 mln pacjentów, z czego 102 tys. miało mniej niż 18 lat. Leki częściej wykupowały kobiety, a największą grupę pacjentek stanowiły osoby w wieku 55–74 lata. Rzeczywista liczba chorych może być jednak większa, biorąc pod uwagę wolno rosnącą świadomość problemu zaburzeń psychicznych, skalę stygmatyzacji chorych i ograniczony dostęp do opieki psychiatrycznej.
– To podstępna choroba, która wraca. Nawet jeśli u danej osoby minie bez podjęcia leczenia farmakologicznego czy pomocy psychologicznej, to ma niestety tendencję do nawracania. Prawdopodobnie około 2030 roku będzie to najczęściej występująca choroba na kuli ziemskiej – mówi dr Magdalena Nowicka, psycholog z Uniwersytetu SWPS.







